
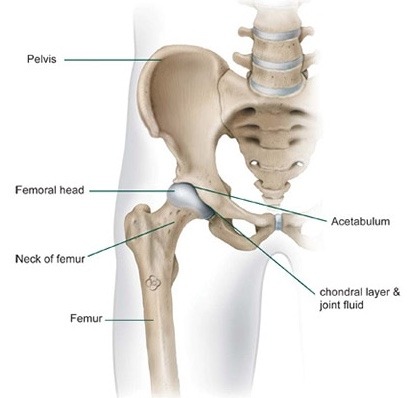
Zdrowy staw barkowy ma największy zakres ruchu spośród wszystkich stawów w ludzkim ciele. Umożliwia ruchy i rotacje w wielu kierunkach. Bez niego nie moglibyśmy korzystać z rąk i dłoni tak sprawnie, jak robimy to na co dzień. Aby zapewnić tak dużą ruchomość, bark jest w mniejszym stopniu ograniczony przez otaczające kości niż inne stawy. Zamiast tego kluczową rolę odgrywają mięśnie i ścięgna. Staw barkowy tworzą trzy smukłe kości: kość ramienna (humerus), łopatka (scapula) oraz obojczyk (clavicula). Łopatka tworzy owalną panewkę stawową (glenoid), która stanowi powierzchnię stawową dla głowy kości ramiennej.
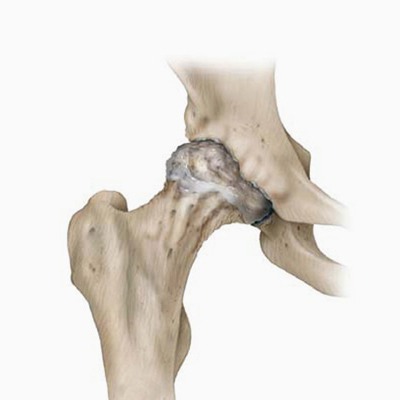
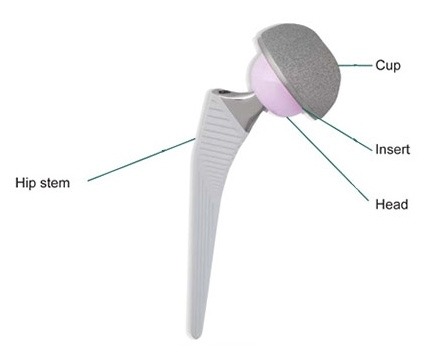
Ponieważ zużytej lub uszkodzonej chrząstki nie da się odbudować, zmieniony chorobowo staw biodrowy jest często zastępowany sztucznymi komponentami. Podczas operacji w pierwszej kolejności niemal zawsze wymieniana jest panewka – zastępuje się ją czapą (panewką protezy), która jest starannie osadzana w panewce miednicy poprzez zaklinowanie, przykręcenie śrubami lub zacementowanie. Następnie trzpień protezy jest precyzyjnie zaklinowywany lub cementowany w kanale kości udowej. Na jego górnym końcu mocowana jest sztuczna głowa, która następnie zostaje umieszczona w sztucznej panewce. Wybór rodzaju endoprotezy biodra zależy w dużej mierze od jakości kości pacjenta, jego wieku, masy ciała oraz przewidywanego poziomu aktywności. Większość nowoczesnych implantów wykonywana jest ze specjalistycznych ceramik, metali oraz tworzyw sztucznych.
Zakres zmian zwyrodnieniowych oraz kwalifikacja do zabiegu określane są wcześniej na podstawie zdjęć rentgenowskich. Obrazy te służą również do planowania operacji oraz doboru ewentualnego specjalistycznego instrumentarium. Sam zabieg jest całkowicie bezbolesny – zarówno w znieczuleniu ogólnym (pacjent jest nieprzytomny), jak i w znieczuleniu podpajęczynówkowym (pacjent jest przytomny, ale znieczulony). Czas operacji bywa różny, jednak zazwyczaj mieści się w przedziale od 50 do 120 minut.
Po wejściu na salę operacyjną staw zostaje odsłonięty i zwichnięty. Następnie przecinana jest szyjka kości udowej, aby usunąć zużytą głowę kości udowej wraz z uszkodzoną, bolesną chrząstką. Dzięki temu powstaje przestrzeń umożliwiająca usunięcie zniszczonej chrząstki z panewki miednicy. Na tym etapie mogą być również usunięte drobne deformacje kostne. Kolejnym krokiem jest osadzenie panewki protezy – może to być panewka z tworzywa sztucznego cementowana na stałe lub metalowa panewka zaklinowywana w przygotowanej panewce miednicy, do której następnie mocowany jest wkład z tworzywa sztucznego lub ceramiki. Następnie przygotowywany jest kanał kości udowej, do którego cementuje się lub zaklinowuje trzpień protezy. Na końcu do trzpienia mocowana jest metalowa lub ceramiczna głowa. Po umieszczeniu głowy w panewce sprawdzane jest napięcie tkanek miękkich oraz zakres ruchu nowego stawu. Następnie tkanki są zszywane, a często zakładany jest dren odprowadzający wydzielinę z rany (usuwany po 2–4 dniach). Szwy skórne lub zszywki usuwa się po około 12–14 dniach.
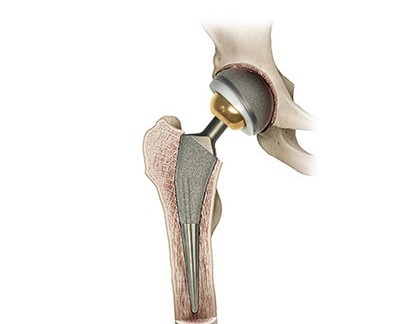
Utrata krwi w trakcie i po operacji jest możliwa przy każdym dużym zabiegu chirurgicznym, dlatego czasami konieczne jest przetoczenie krwi. Zazwyczaj jednak stosuje się techniki odzyskiwania krwi (np. systemy typu Cell Saver), które pozwalają na zebranie, oczyszczenie i ponowne przetoczenie krwi pacjentowi, ograniczając potrzebę transfuzji krwi dawcy. Dzięki temu ryzyko zakażenia wirusami, takimi jak zapalenie wątroby czy HIV/AIDS, jest znacząco zmniejszone. Nie można również całkowicie wykluczyć uszkodzeń dużych naczyń krwionośnych lub nerwów. U pacjentów, którzy nie mogą być szybko uruchomieni po operacji, istnieje zwiększone ryzyko zakrzepicy żył głębokich. Ryzyko to ogranicza się poprzez fizjoterapię, stosowanie pończoch przeciwzakrzepowych oraz leków przeciwkrzepliwych.
Jeżeli chodzi o powikłania specyficzne dla endoprotezoplastyki biodra, najczęściej należą do nich: złamania śródoperacyjne, zwichnięcie protezy, różnice długości kończyn, infekcja oraz stopniowe obluzowanie implantu.
Ćwiczenia wprowadzane są już pierwszego dnia po operacji, ponieważ wczesna mobilizacja zmniejsza ryzyko powikłań. W przypadku zastosowania protezy cementowanej pacjent może od razu obciążać operowaną kończynę pełnym ciężarem ciała. Przy implantacji bezcementowej przez okres około sześciu tygodni dozwolone jest jedynie częściowe obciążanie operowanej nogi. Zakres ruchów jest jednak początkowo ograniczony – w pierwszych tygodniach po operacji należy unikać niektórych ruchów rotacyjnych oraz zakładania nogi na nogę. Intensywna fizjoterapia wspomaga ruchomość stawu oraz odbudowę mięśni. Działania rehabilitacyjne, koordynowane wspólnie przez chirurga i fizjoterapeutę, mają kluczowe znaczenie dla powodzenia operacji i szybkiego powrotu do sprawności. Aktywna współpraca pacjenta w znacznym stopniu przyczynia się do szybkiego osiągnięcia tego celu.