
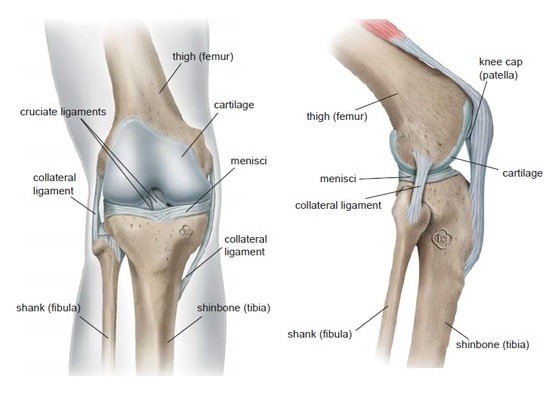
Staw kolanowy łączy dolny koniec kości udowej (femur) z górnym końcem kości piszczelowej (tibia) i umożliwia zginanie oraz prostowanie nogi. W zdrowym kolanie powierzchnie tych dwóch kości (czyli miejsca, w których stykają się i tworzą staw) pokryte są warstwą chrząstki, która pozwala na płynny i bezbolesny poślizg. Łąkotki są półksiężycowatymi strukturami chrzęstnymi, które są trwale połączone z górną powierzchnią kości piszczelowej, ale mogą się nieznacznie przemieszczać, umożliwiając niewielką rotację i ruchy ślizgowe w kolanie. Dodatkowo amortyzują zarówno stopniowo narastające, jak i nagłe obciążenia. Tylna powierzchnia rzepki (patella) również pokryta jest chrząstką i przesuwa się w bruździe na przedniej części kości udowej. Staw otoczony jest miękką strukturą zwaną torebką stawową, która uszczelnia staw i wytwarza płyn stawowy odżywiający chrząstkę, smarujący powierzchnie stawowe oraz umożliwiający płynny ruch. Staw kolanowy stabilizowany jest przez liczne więzadła i ścięgna (zarówno przebiegające przez staw, jak i wzdłuż niego). Dodatkową ochronę stabilizującą zapewnia również rzepka.
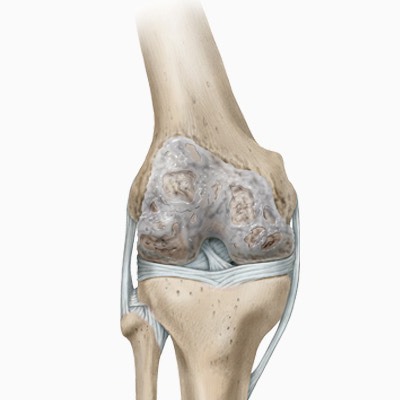
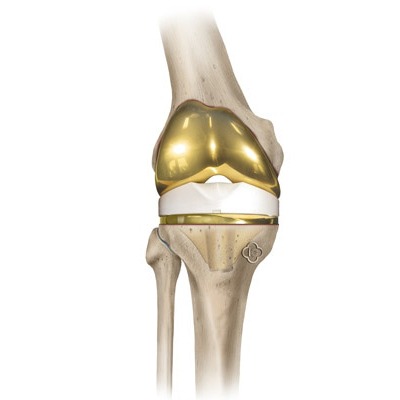
Ponieważ zużytej lub uszkodzonej chrząstki nie można odbudować, zmieniony chorobowo staw kolanowy jest często zastępowany sztucznymi komponentami. Podczas operacji powierzchnie, które normalnie pokryte są chrząstką, zostają całkowicie zastąpione komponentem udowym na kości udowej oraz komponentem piszczelowym na kości piszczelowej. W zależności od jakości kości, masy ciała i poziomu aktywności fizycznej pacjenta komponenty są mocowane do kości z użyciem cementu lub bezcementowo. Pomiędzy komponentem piszczelowym a udowym umieszczany jest element ślizgowy wykonany z polietylenu. W celu zwiększenia trwałości implantów stosuje się specjalne stopy metali, które w niektórych systemach pokrywane są powłoką ceramiczną. Powłoka ta umożliwia również leczenie pacjentów z nadwrażliwością na niektóre metale.
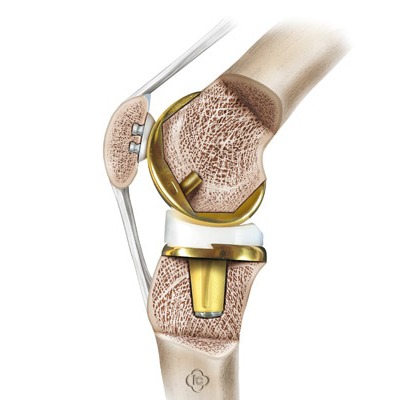
Stopień zaawansowania choroby zwyrodnieniowej oraz kwalifikacja do zabiegu określane są wcześniej na podstawie badań radiologicznych (RTG). Obrazy te służą także do planowania operacji oraz doboru ewentualnego specjalistycznego instrumentarium. Sam zabieg jest całkowicie bezbolesny – zarówno w znieczuleniu ogólnym (pacjent jest nieprzytomny), jak i w znieczuleniu podpajęczynówkowym (pacjent jest przytomny, ale znieczulony). Czas trwania operacji jest zróżnicowany i zazwyczaj wynosi od 60 do 140 minut. Po wejściu na salę operacyjną staw zostaje odsłonięty, a chrząstka z górnej powierzchni kości piszczelowej oraz dolnej powierzchni kości udowej zostaje całkowicie usunięta. Na tym etapie mogą być również usunięte drobne deformacje kostne. Kości są następnie bardzo precyzyjnie przygotowywane przy użyciu specjalnych instrumentów i szablonów. Kolejnym krokiem jest dokładne wszczepienie metalowych komponentów udowego i piszczelowego oraz polietylenowej wkładki, która je oddziela i zapewnia odpowiednie napięcie stawu. Komponenty są zazwyczaj mocowane za pomocą cementu kostnego, jednak w niektórych przypadkach stosuje się implanty bezcementowe (ze specjalnymi powłokami). W razie potrzeby tylna powierzchnia rzepki również może zostać zastąpiona elementem polietylenowym. Po sprawdzeniu ruchomości i stabilności nowego stawu tkanki są zamykane, a często zakładany jest dren odprowadzający wydzielinę z rany (usuwany po 2–4 dniach). Szwy skórne lub zszywki usuwa się po około 12–14 dniach.
Oprócz ogólnych zagrożeń związanych z każdą operacją, takich jak krwawienie, krwiaki pooperacyjne czy infekcja, istnieją również specyficzne powikłania, które mogą wystąpić w trakcie lub po zabiegu. Nawet przy najbardziej starannej technice chirurgicznej nie można całkowicie wykluczyć ryzyka uszkodzenia dużych naczyń krwionośnych i nerwów. Endoproteza może ulec obluzowaniu, może wystąpić różnica długości kończyn, a w bardzo rzadkich przypadkach również zwichnięcie. Czasami konieczne jest przetoczenie krwi. Zazwyczaj jednak stosuje się techniki oszczędzania krwi oraz systemy do reinfuzji (metoda Cell Saver), w których utracona krew jest zbierana, oczyszczana i ponownie podawana pacjentowi po operacji. Dzięki temu można znacząco ograniczyć konieczność transfuzji krwi dawcy, a tym samym zmniejszyć ryzyko zakażenia wirusami zapalenia wątroby czy HIV (AIDS). U pacjentów, którzy początkowo nie mogą być w pełni uruchomieni po operacji, istnieje zwiększone ryzyko zakrzepicy żył głębokich. Ryzyko to zmniejsza się poprzez fizjoterapię, stosowanie pończoch przeciwzakrzepowych oraz leków rozrzedzających krew.
Ćwiczenia rozpoczynane są już pierwszego dnia po operacji, ponieważ wczesna mobilizacja zmniejsza ryzyko powikłań. W przypadku zastosowania protezy cementowanej pacjent może od razu obciążać operowaną kończynę pełnym ciężarem ciała; przy implantacji bezcementowej przez około sześć tygodni dozwolone jest jedynie częściowe obciążanie operowanej nogi. Pełna ruchomość stawu wraca stopniowo w ciągu kilku miesięcy. Dozwolone są wszystkie sporty przyjazne dla stawów, takie jak pływanie, jazda na rowerze, taniec, narciarstwo biegowe, golf czy gimnastyka. Należy natomiast unikać sportów ekstremalnych, takich jak narciarstwo alpejskie, squash oraz dźwiganie dużych ciężarów. Otyłość i nadwaga mogą negatywnie wpływać na trwałość implantu. Intensywna fizjoterapia wspomaga ruchomość stawu oraz odbudowę i wzmocnienie mięśni. Działania rehabilitacyjne, koordynowane wspólnie przez chirurga i fizjoterapeutę, mają kluczowe znaczenie dla powodzenia operacji oraz szybkiego powrotu pacjenta do sprawności. Aktywna współpraca pacjenta w znacznym stopniu przyczynia się do szybkiego osiągnięcia tego celu.